不同吸痰方式对ICU人工气道患者吸痰安全性及效果的影响
不同吸痰方式对ICU人工气道患者吸痰安全性及效果的影响
朱丹丹
关键词:不同吸痰方式;人工气道患者;吸痰安全性;吸痰效果
中图分类号:R472 文献标识码:B 文章编号:1006 - 6411( 2018) 26 - 0144 - 03
人工气道是预防患者呼吸道堵塞,确保呼吸道通畅的重要措施,同时也是连接患者与呼吸机的重要桥梁,是挽救危急重症患者常用的措施之一。然而,人工气道的建立属于有创性治疗,患者需经鼻/口或气管切开插入导管来建立人工气道,这过程会损伤会厌功能。痰液滞留在咽喉部位会引起病原菌定植,增加肺部感染风险,因此人工吸痰是人工气道患者重要的护理措施。目前常用的导管吸痰法常因咽喉部阻力而导致吸痰管不能顺利插入下呼吸道而影响吸痰效果,患者反复插管操作会破坏呼吸道黏膜屏障,增加患者肺部感染风险。有研究指出H1,声门下吸痰方式在喉镜下挑起会厌,窥见声门后插入吸痰管吸痰,能有效避免反复插管引起呼吸道黏膜损伤。因此,本研究分析比较气管导管浅吸痰法、深吸痰法及声门下吸痰法3种吸痰方式对人工气道吸痰安全性及效果的影响,旨在为人工气道吸痰提供指导,现报告如下。
1对象及方法
1.1研究对象选取2015年6月~ 2017年6月本院ICU收治的120例建立人工气道的危重症患者,纳入标准:①人ICU后建立人气道患者;②患者符合吸痰指征,包括痰鸣音、气道压力升高、患者咳嗽、血氧饱和度下降等;③患者均于知情同意下参与研究。排除标准:①建立人工气道后死亡者;②建立人工气道前已出现肺部感染者;③入组时合并精神障碍、认知障碍、沟通将患者分为A、B、C3组,每组各40例,A组:男24例,女16例,年龄32—78岁,平均(61.2±3.2)岁,原发性疾病:脑血管意外14例,急性中毒12例,颅脑外伤8例,呼吸衰竭4例,冠心病2例;B组:男22例,女18例,年龄30~75岁,平均(61.5±3.4)岁,原发性疾病:脑血管意外13例,急性中毒13例,颅脑外伤7例,呼吸衰竭4例,冠心病3例;c组:男24例,女16例,年龄32—74岁,平均(61.8±3.5)岁,原发性疾病:脑血管意外12例,急性中毒12例,颅脑外伤8例,呼吸衰竭4例,冠心病4例,3组患者基线资料比较差异无统计学意义(P>0.05),具有可比性。
1.2方法3组的吸痰的操作指征:①咳嗽、呼吸增快、呼吸困难;②血压增高、脉搏加快;③气道内分泌物增多;④听诊有痰鸣音、呼吸音增粗或杂乱、呼气音延长;⑤机械通气时气道峰值压力升高;⑥血氧饱和度下降。具体操作如下。
1.2.1 A、B组A、B2组均采用开放式吸痰法,用一次性吸痰管,吸痰管型号(F)根据公式:F=(人工气道套管内径-1)x2计算选择,吸痰压力参考我国卫生部颁布的成人吸痰标准压力:150~ 220 mmHg。2组患者取30~ 45度半卧位,根据患者呼吸机气道压力、呛咳、痰鸣音、脉搏氧饱和度下降情况进行吸痰,采用自下而上旋转式吸痰,每次吸痰时间为12~14 s,先吸尽气管导管内分泌物,再吸鼻腔内分泌物。A组为浅吸痰,即将吸痰导管插入深度小于气管套管或气管插管的长度。B组为深吸痰,即吸痰导管插入气管遇到阻力时再上提1—2 cm。2组吸痰完毕后给予2 min纯氧。
1.2.2 C组C组行声门下吸痰法,吸痰管选择及吸痰压力同A、B组。吸痰前对患者做好心理指导,获得患者配合,指导患者取头后仰位,肩部垫上小枕,操作行无菌操作,手持吸痰管,经口腔直接插入喉镜,先将口鼻咽内分泌物吸干,然后用喉镜挑起会厌,窥见声门,在吸气相将无菌吸痰管插过声门进入气管入口,尽量深插,插管长度为20—25 cm,一手固定吸痰管,一手打开负压,捻转吸痰管吸出痰液,吸痰时间不超过15 s。
1.3观察指标记录3组患者吸痰相关并发症(包括呛咳、呼吸困难、心率加快、低血氧症、气道黏膜出血、肺部感染、胃肠道感染等)发生情况、日吸痰量、吸痰次数、机械通气时间及ICU监护时间。
1.4统计学方法3组数据采用SPSS 19.O进行分析,3组日吸痰量、吸痰次数、机械通气时间、ICU监护时间以(i±s)表示,组间两两比较采用LSD -t法,3组吸痰相关并发症等以%表示,组间计数资料比较采用X2检验,以P<0.05差异有统计学意义。
2结果
2.1 3组患者吸痰相关并发症比较,见表1。
表1 3组患者吸痰相关并发症比较例(%)
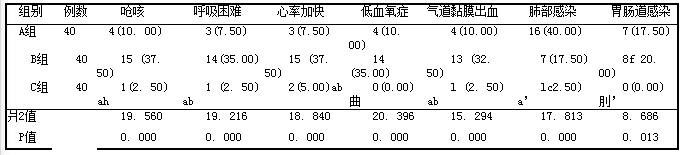
注:a:与A组比较,ap <0.05;b:与B组比较,“P<0.05。
2.2 3组口吸痰量、吸痰次数、机械通气时间、ICU监护时间比 较,见表2。
表2 3组日吸痰量、吸痰次数、机械通气时间、ICU监护时间比较 (孑±s)
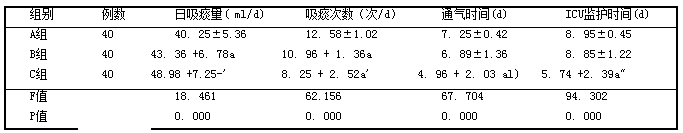
注:a:与A组比较,aP<0.05;b:与B组比较,bP<0.05。
3讨论
3.1传统吸痰法局限性人工气道的建立可确保危急重症患者呼吸道通畅,是急救常用的措施。然而,人工气道的建立会破坏肺泡表面活性物质,导致气道黏膜干燥,黏膜纤毛清除功能受损,进而影响痰液排出,增加肺部感染机会,因此在人工气道建立后积极促进痰液排出对预防肺部感染,改善患者预后有积极的意义。传统吸痰管插入深度与气管套管长度相同,只能将人工气道内的分泌物吸出,对于采用浅吸痰方式的患者常由于咳嗽反射能力差,痰液淤积在深部支气管内而无法彻底吸出痰液。有研究指出,采用深部吸痰法将吸痰管插入至阻力后上提1—2 cm能有效打开负压吸引,提高吸痰效果,但该吸痰方法由于吸痰管直接接触气管分叉处隆突容易引起气管黏膜损伤,且由于插入深度较深,容易导致患者出现较强烈的应激反应,增加患者出现呛咳、呼吸困难或心率加快等不适症状。
3.2声门下吸痰法的优点声门下吸痰时通过导管旁吸引管开口进行吸引,导管并不直接接触气管黏膜,对咽部无刺激,患者无明显不适感,患者吸痰时不会出现明显的应激反应,可降低患者吸痰相关并发症的发生,提高患者吸痰安全性口。另外,声门下吸痰装置特殊的气管导管对气囊上方分泌物进行间歇声门下吸引并能局部冲洗能有效清除气囊上方分泌物,进而避免分泌物下行而引起感染。本研究结果显示,C组呛咳、呼吸困难、心率加快、低血氧症、气道黏膜出血、肺部感染、胃肠道感染等并发症发生率低于A组及B组(P<0.05),且C组日吸痰量多于A、B组(P<0.05),吸痰次数明显少于A、B组(P <0. 05),而机械通气时间、ICU监护时间短于A组、B组(P<0.05),表明声门下吸痰能有效降低患者吸痰时不适反应,提高患者吸痰效果,研究结果与刘晓荣等[Il]一致。此外,本研究发现尽管浅吸痰并不会明显增加患者吸痰时应激反应及气道黏膜出血等不良反应,但其吸痰效果并不理想,患者吸痰量明显少于深吸痰及声门下吸痰,而吸痰次数多于深吸痰及声门下吸痰。而深吸痰尽管能提高患者吸痰效果,但其会加重患者吸痰时应激反应及气道黏膜出血。声门下吸痰法通过喉头及声门,在气管口或进入气管内吸痰,由于直接刺激气管,加强了咳嗽反射,使深部痰液能从气管中彻底排出[12]。且声门下吸痰是在喉镜下操作,避免传统吸痰方式由于盲吸导致无法看清咽喉痰液滞留方位而无法有效清除气管痰液。
综上所述,声门下间歇吸痰技术较传统插管吸痰不仅能有效提高人工气道患者吸痰安全性,降低吸痰引起的相关并发症的发生率,同时能提高吸痰效果,减少护士工作量。
-
尿流改道造口患者术后社会支持对其生活质量的影响
尿流改道造口患者术后社会支持对其生活质量的影响汤明清黄媛媛摘要目的探讨尿流改道造口患者术后社会支持对其生活质量的影响。方法选取本科室2016年4月至2017年4月收治的44例尿流改道造口的患者为研究对象,随机分为观察组22例和对照组……
-
抗生素降阶梯疗法对慢性阻塞性肺疾病患者伴重症肺炎的临床疗效评价
抗生素降阶梯疗法对慢性阻塞性肺疾病患者伴重症肺炎的临床疗效评价史云海项城市中医院呼吸内科,河南项城466200【摘要】目的:评价抗生素降阶梯疗法对慢性阻塞性肺疾病(COPD)患者伴重症肺炎的临床疗效。方法:选取2015……
-
皮肤保护膜联合氯己定预防PICC置管后局部过敏性皮炎的疗效观察
皮肤保护膜联合氯己定预防PICC置管后局部过敏性皮炎的疗效观察杨爱民陈红梅葛晓霞罗艳陈莉莉周洋摘要目的探讨皮肤保护膜联合氯己定预防PICC置管后局部过敏性皮炎的效果。方法将200例PICC置管患者随机分为对照组和实验组,每组100例……
-
ICU机械通气患者镇痛镇静治疗的研究进展
ICU机械通气患者镇痛镇静治疗的研究进展范群张爱艺潘明华范叶君张金换摘要总结了近年来国内外镇痛镇静治疗方案,包括镇痛镇静评估、药物、人文关怀等,认为利用医护合作进行程序化镇痛镇静,同时予以联合用药和唤醒可以使机械通气患……
-
老年心血管疾病住院患者跌倒风险评估与干预研究进展
老年心血管疾病住院患者跌倒风险评估与干预研究进展耿丽摘要总结了老年心血管疾病住院患者跌倒风险评估的常用工具及预防跌倒的护理措施,旨在为临床护理人员提高风险意识.加强跌倒干预策略提供依据。关键词:老年;心血管疾病;跌倒;……




